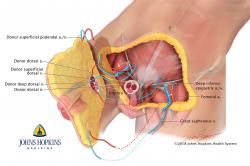
Zákrok oznámila Lékařská fakulta Johna Hopkinse, která je součástí stejnojmenné university v Baltimore ve státě Maryland (USA). Jde o totéž pracoviště, na němž před časem provedli oboustrannou transplantaci horních končetin vojákovi, který o ně přišel ve vřavě válečného konfliktu. Nynější zákrok také zaměstnal současně dva týmy. Jeden tkáň odebíral mrtvému dárci a druhý připravoval příjemce a následně provedl „přišívání“. Celkově zákrok zabral čtrnáct hodin a podílelo se na něm devět plastických chirurgů a dva urologové.
I tentokrát byl příjemcem válečný veterán. Ke svému zranění přišel v Afghánistánu a nemocnice respektuje jeho přání zůstat v anonymitě. Tlumočí však jeho slova, které po operaci pronesl: "Když se Vám to stane, je to utrpení s nímž není snadné se vyrovnat. Když jsem se nyní poprvé probudil, cítil jsem se konečně normálnější ... s jistou dávkou důvěry... že jsem zase vpořádku."
Podle vyjádření ředitele oddělení plastické a rekonstrukční chirurgie na Johns Hopkins University School of Medicine, profesora W.P. Andrew Lee, by měl transplantát u mladého muže obnovit močové a sexuální funkce do té míry, že budou blízké těm normálním. Lee je šéfem týmu plastických chirurgů a vedoucí vědecký pracovník JHU. Tento absolvent Harvardu má na svém kontě již více než 140 originálních publikací v recenzovaných časopisech. Je nositelem 70 ocenění mezi nimiž nechybí Kappa Delta Award od americké akademie ortopedických chirurgů a Sumner Koch Award, Sterling Bunnell Traveling Fellowship, a mnoho dalších.
Problémem transplantací, bez ohledu, zda se jedná o končetiny, obličej, či jiný orgán, je imunologická reakce těla na cizí tkáň. Dochází k ní vždy, pokud se nejedná o přenos mezi jednovaječnými dvojčaty. Jen ta jsou po genetické stránce naprosto shodná. Výjimkou z tohoto pravidla jsou játra, jejichž tkáň příjemce většinou respektuje, a to i v případech, kdy jde o dárce a příjemce geneticky vzdálené. Podobným privilegovaným zákrokem je transplantace oční čočky. Ta je ale vkládána do místa kam nevedou krevní kapiláry a kam se imunitní buňky, které by proti cizímu tělesu mohly bojovat, nedostávají. V ostatních případech, je snahou přikročit k přenosu mezi jedinci co nejpodobnějšími. Míní se tím skladba povrchových struktur (histokompatibilitních antigenů), které jsou dány genetisky. Co největší podobnost eliminuje rizika reakcí, která nastanou, když imunitnímu systému příjemce začnou jeho buňky hlásit, že je v těle něco cizího a proti domnělé infekci se začnou bránit. Boj se odehrává na dvou frontách - protilátkami na dálku a k tomu ještě bojem z blízka prováděným buňkami zvanými zabíječi.
Do nemilé situace se ale dostávají i buňky nového orgánu, kterými začne protékat krev. Připlouvající buňky se nepresentují obvyklým antigenním heslem a mnohé z nich jsou dokonce nepřátelsky naladěny. Pochopitelně, že takové potyčky se ani buňkám transplantované tkáně nelíbí, což u nich také vyvolá odezvu. Této reakci se dostalo označení „GVHR“ (z anglického graft versus host reaction) reakce štěpu proti svému dobrodinci - hostiteli.
Výsledkem pak je stav, v němž všichni bojují proti všem a hrozí totální rozvrat, po němž se musí transplantovaný orgán odebrat. Aby k tomu nedošlo, nasazují se imunosupresiva. Ty imunitní reakce utlumí. Je to ale do značné míry vyhánění čerta ďáblem. Snižují totiž odolnost organismu proti infekcím. Zabránit odhojení a přitom nevystavit pacienta riziku, že se mu stane osudnou nějaká banální infekce, je doslova balancování na ostří nože. Hodně záleží na pečlivém sledování celé řady parametrů krve, z nichž lze vytušit, kdy se začíná schylovat k odhojovací reakci. V podstatě se ale do značné míry razantnost ataku a potřeba protiakce jen odhadují. Jakmile je krize zažehnána, dávky jedů je záhodno co nejrychleji snížit. To aby organismu zůstala zachována alespoň jakás takás odolnost před viry a bakteriemi. Nejde ale jen o infekce. Neméně důležitá je nutnost zachovat imunitnímu aparátu schopnost zbavovat tělo zvrhlých buněk. Ty se i zdravému člověku dnes a denně tvoří a je potřeba jim zatnout tipec, než se zmnoží v nádor a rakovinu. I když toho o imunitě už víme hodně, současná péče není schopna eliminovat všechna nebezpečí. Proto se u transplantací prováděných i těmi nejzručnějšími chirurgy na nejprestižnějších pracovištích, budeme ještě nějakou dobu setkávat i s nezdary. Je to riziko, které je třeba podstoupit, aby se pokrok na tomto poli nezastavil.
Transplantačnímu týmu gratulujeme. Pacientovi moc držíme palce, aby krize, které ho ještě čekají, ve zdraví překonal a pochopitelně aby co nejdříve všechno zase fungovalo, jak má.
Video: Johns Hopkins Medicine
Literatura
Johns Hopkins Medicine News 23.4.2018