Odmerať krvný tlak pritom nikdy nebolo jednoduchšie. Vezmete automatický merač tlaku, upevníte manžetu na rameno a spustíte meranie. Kdeže sú tie procedúry, kedy pán doktor obradne rozbalil ortuťový tlakomer, ovinul pacientovi rameno manžetou, nasadil si okuliare a fonendoskop, balónikom nafúkal manžetu a postupne vypúšťajúc vzduch počúval, kedy sa vo fonendoskope ozve ťukanie, takzvané Korotkovove fenomény.
Kto si doma kontroluje krvný tlak, pravdepodobne si všimol, že pri opakovanom meraní mu prístroj nikdy neukáže rovnaké hodnoty. Odchýľka o 5 - 10 torrov (alebo milimetrov ortuťového stĺpca - mmHg) je úplne bežná a ani väčšia nie je výnimočná. A nakoľko dnešné smernice pre klasifikáciu a liečbu artériovej hypertenzie (čo je odborný názov pre chorobu so zvýšením krvného tlaku) upravujú liečbu aj na základe hodnôt, zvýšených o niekoľko mmHg, po niekoľkých opakovaných meraniach môže pacient zistiť, že v priebehu niekoľkých minút sa stal z ťažko chorého zdravým (alebo naopak), prípadne by mal mať úplne inú liečbu. Pre ilustráciu, chyba merania 5 mmHg môže v celosvetovom merítku viesť k nesprávnej klasifikácii hypertenzie u 84 miliónov pacientov (podľa AMA - American Medical Association). Dovolím si však tvrdiť, že lekári už zo skúseností vedia svoje a so zmenami klasifikácie hypertenzie a úpravami liečby sú obozretní.
Dlhé roky väčšina vedeckej komunity nepresnosť merania krvného tlaku akosi prehliadala. Vydávali sa síce návody, ako tlak správne merať a kedy sú jeho hodnoty smerodajné, rozptyl hodnôt pri meraní to však nevyriešilo. Až nakoniec, po dlhých rokoch (a možno aj preto, že sa rozšírilo domáce meranie krvného tlaku a problémom, o ktorom pôvodne vedeli len zdravotníci, sa začala zaoberať širšia verejnosť a kládla lekárom nepríjemné otázky) sa veci pohli správnym smerom a bolo vydané usmernenie, že tlak treba merať opakovane a za určitých štandardných podmienok. Sú však pochybnosti, nakoľko sa tento postup dodržiava (a koľko lekárov o ňom vôbec vie).
Nakoniec, kto si chodí merať krvný tlak častejšie, alebo si ho meria doma, môže porovnať prax s odporúčaným postupom, ktorý už platí niekoľko rokov (príslušná smernica Európskej kardiologickej spoločnosti je z roku 2018 a z nej vychádzajúci "Komplexný manažment dospelého pacienta s artériovou hypertenziou" bol vydaný slovenským ministerstvom zdravotníctva v roku 2020). Tu sú niektoré podstatné pravidlá:
- pred meraním krvného tlaku by pacient mal sedieť najmenej 5 minút v tichom prostredí
- mali by sa uskutočniť 3 merania v časovom odstupe 1-2 minút. Ak sa prvé merania odlišujú o viac, ako 10 mmHg, mali by sa uskutočniť ďalšie merania. Zaznamenávajú sa hodnoty tlaku, ktoré sú priemerom z posledných dvoch meraní.
- manžeta tlakomera má byť v úrovni srdca, chrbát a rameno by malo byť podopreté, aby sa predišlo skresleniu v dôsledku napínania svalov chrbta a hornej končatiny (to je podstatné zvlášť v súvislosti s automatickými tlakomermi, ktoré sa umiestňujú na zápästie)
- ďalšie opakované merania sú potrebné u pacientov s kolísavými hodnotami tlaku a s poruchami srdcového rytmu. Pri prvom vyšetrení treba merať tlak na oboch horných končatinách, pri ďalších na tej, kde sa zistil vyšší tlak (veľký rozdiel tlakov upozorňuje na možné cievne anomálie) a treba aj merať aj tlak 1 a 3 minúty po postavení sa zo sedu. Pri ďalších meraniach je vhodné meranie tlaku po postavení sa u pacientov s cukrovkou, starých pacientov a ďalších, kde je predpoklad neprimeraného poklesu tlaku po postavení sa (ortostatická hypotenzia).
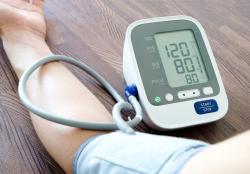
Stanovenie diagnózy hypertenzie, teda zvýšeného tlaku krvi, sa líši podľa spôsobu merania. Pre meranie v ambulancii lekára sa stanovuje pri hodnotách nad 140/90 mmHg (teda systolický tlak nad 140 mmHg a/alebo diastolický tlak nad 90 mmHg - pre pripomenutie, systolický tlak je hodnota počas sťahu srdcových komôr, diastolický pri ich ochabnutí). Pri domácom meraní platia hodnoty nad 135/85 mmHg a pri ambulantnom monitorovaní krvného tlaku platia samostatné zložitejšie pravidlá. Je vhodné pripomenúť aj staršie pravidlo, že diagnóza artériovej hypertenzie ako choroby by sa mala stanoviť, ak je hodnota krvného tlaku zvýšená najmenej pri dvoch z troch nezávislých meraní, aby nebol za chorého prehlásený každý s náhodne zisteným vyšším tlakom - súčasné smernice hovoria o stanovení diagnózy "na základe opakovaných meraní".
Dodržiavanie týchto postupov určite znamená veľký krok k tomu, aby sa nestanovovali "presné diagnózy na základe nepresných meraní". Záludností je však ešte viac. Nameraný tlak krvi zvyšujú o určité hodnoty medzi 5 - 30 mmHg aj iné rušivé vplyvy: rozhovor počas merania, plný močový mechúr, jedenie, káva alebo fajčenie v polhodine pred vyšetrením. Ešte väčšie zvýšenie tlaku môže spôsobiť "efekt bieleho plášťa" - psychické rozpoloženie pacienta pri lekárskom vyšetrení.
##seznam_reklama##
Len pre úplnosť, významné rozdiely sa vyskytujú pri aj porovnaní priameho merania krvného tlaku (tlakomerom, zavedeným do tepny) a nepriameho merania (prostredníctvom tlaku manžety na ruke), ktoré už v tomto článku nepotrebujeme riešiť - týkajú sa hlavne veľmi ťažko chorých pacientov, vyžadujúcich intenzívnu starostlivosť (s polytraumou, v cirkulačnom šoku a podobne).
Artériová hypertenzia je záludná choroba, ktorá dlho nebolí, pritom však celé roky v tichosti poškodzuje srdce a cievy. Odhaduje sa, že na ňu trpí oveľa viac ľudí, než je diagnostikovaných a preventívne vyšetrenia krvného tlaku majú veľký význam. Ale ani chybné vyhlásenie za chorého nie je neškodné - znamená prinajmenšom posielanie pacientov na ďalšie, väčšinou zbytočné vyšetrenia, prípadne obmedzenia v ich živote a niekedy aj zbytočné pojedanie liekov. Preto - pozor na správne meranie krvného tlaku.