Makulární degenerace je hlavní příčinou slepoty jak v Americe, tak i Evropě. Nejčastější diagnózou je takzvaná „VPMD“ (degenerace věkem podmíněná). Nastupuje nenápadně a málokdo si příznaků všimne včas. Zpočátku totiž ráda postihuje jen jedno oko. To zdravé nám pak za přispění „mozku“ varovné příznaky „maskuje“. Od 40. roku života bychom všichni bez rozdílu měli očního lékaře navštěvovat pravidelně. Chybu neuděláte ani dočtením tohoto článku.
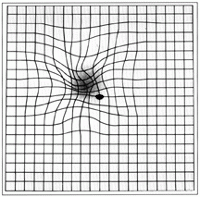
Pokud se nám začnou zdát rovné linie oken, nebo dělící čára na silnici mírně prohnuté a obličeje (nejen u politiků) jakoby s mírnou grimasou, máme nejspíš zaděláno na problém s vyhlídkou slepoty. Dvě z hlavních forem (suchou a mokrou MD) jsme na Oslu rozebrali v článku Slibná metla na makulární degeneraci. K doprovodným projevům onemocnění patří, že přicházíme o ostrost vidění. Protože nastupuje postupně, nemusíme to zaregistrovat. Jistou nápovědou nám ale může být, třeba to, že nás známí začínají zdravit dříve, než my je. Již pokročilé snížení centrální zrakové ostrosti postižení připodobňují k výraznějšímu vidění rámu obrazu, nikoli toho, co je namalované na plátně. To ale již bývá na léčbu hodně pozdě. Pokud Vás nic z toho dostatečně nevystrašilo a čas na chození k očnímu si kvůli jinému zaneprázdnění nenajdete, alespoň si pravidelně zkoušejte co uvidíte na Amslerově mřížce.
Postup testu
|
V případě, že při testování pravého či levého oka vidíte nerovnost čar nebo jejich nerovnoběžnost (případně některou část mřížky nevidíte vůbec), váš zrak vykazuje známky typické pro makulární degeneraci.
Prevence
Hlavní agentura vlády Spojených států odpovědná za biomedicínský výzkum a výzkum veřejného zdraví – NIH (řízena ministerstvem zdravotnictví a sociálních služeb) tradičně financuje celou řadu studií. Jednou z nich byla studie nazvaná AREDS.
Navrhli ji tak, aby zjistila rizikové faktory věkem podmíněné makulární degenerace a katarakty. Sledovala také účinek vitamínů jejich vliv na progresi těchto onemocnění. Tak vyšlo najevo, že doplněk stravy (500 mg vitamínu C, 400 mezinárodních jednotek vitamínu E, 2 mg mědi, 80 mg zinku a 15 mg betakarotenu) pacientům významně zpomaluje zhoršování makulární degenerace. Dvě souběžné studie však radost z výsledku této studie zhatily. Ty odhalily, že u kuřáků užívání betakarotenu výrazně zvyšuje riziko rakoviny plic.
Paradox
Betakaroten je látkou s antioxidačním účinkem. Přirozeně se vyskytuje v ovoci a zelenině. V zájmu eliminace hrozby civilizačních chorob, jakými jsou kardiovaskulární onemocnění a rakovina, se doporučuje zvýšit příjem ovoce a zeleniny. Epidemiologické studie rovněž docházejí opakovaně k závěru, že zvýšený příjem ovoce a zeleniny (tedy stravy bohaté na karotenoidy), je spojen se sníženým rizikem rakoviny. Protože rakovina plic je způsobena kouřením, které se projevuje prooxidačním účinkem, a protože kuřáci mají snížené koncentrace betakarotenu a jiných antioxidantů v séru, logicky se všeobecně soudilo, že strava obohacená o betakaroten zamezí vývoji rakoviny i u vyznavačů vdechování kouře. Pravý opak se ale ukázal být pravdou.
Betakaroten podávaný ve formě doplňku stravy (multivitamínových tablet) nepůsobí u kuřáků preventivně, nýbrž jim riziko rakoviny zvyšuje. A platí to i na ty, kteří již se zlozvykem přestali (ale měli s kouřením dlouhodobé zkušenosti). Překvapivému poznatku se dostalo přezdívky “betakarotenový paradox”.
Prevence makulární degenerace pomocí betakarotenu, která se z první studie jevila tak slibná, se tím pádem stala pro velkou část populace kontraproduktivní. V návazné studii (AREDS2) se proto vědci zaměřili na porovnání zdravotního stavu těch, kterým přilepšovali stravu betakarotenem a těch, kterým dávali 10 mg luteinu a 2 mg zeaxantinu. Lutein a zeaxanthin jsou (stejně jako betakaroten) antioxidanty ukládající se v sítnici a s předpokládanou tamní blahodárnou aktivitou.
Pochopitelně, že prášky s betakarotenem byly po neblahých zkušenostech z první studie již podávány pouze účastníkům, kteří nikdy nekouřili nebo kteří přestali kouřit. Na konci pětiletého období studie AREDS2 vědci dospěli k závěru, že lutein a zeaxantin nezvyšují riziko rakoviny plic (jako to dělá betakaroten) a že jejich fortifikace také snižuje pacientům riziko progrese makulární degenerace. A to výrazně - přibližně o 26 %.
Po ukončení pětiletého studijního období byla všem účastníkům pokusu nabídnuta možnost pokračovat s tím, že budou dostávat už jen lutein a zeaxantin místo betakarotenu. V pokusu zůstalo 3 883 z původních 4 203 účastníků. Po dalších pět let vědci shromažďovali informace o tom, jak se jim zrak zhoršuje a zda jim případně byla diagnostikována rakovina plic. Z desítky let trvajícího pozorování nakonec vyplynuly následující poznatky:
Betakaroten opravdu zvyšuje riziko rakoviny plic u lidí, kteří kouřili. A to téměř dvojnásobně. U osob užívajících lutein/zeaxantin ke zvýšení rizika vzniku rakoviny plic nedošlo (ani u kuřáků). Kromě toho se lutein spolu s zeaxantinem postaral o výrazné snížení rizika progrese makulární degenerace a oddálil finální stádium a slepotu.
Závěr
Tentokrát jak z reklamního letáku: „Užívání potravinových doplňků s luteinem a zeaxantinem se jeví být správnou volbou. I pro kuřáky“.
Literatura
Emily Y. Chew et al.: Long-term Outcomes of Adding Lutein/Zeaxanthin and ω-3 Fatty Acids to the AREDS Supplements on Age-Related Macular Degeneration Progression, JAMA Ophthalmology (2022). DOI: 10.1001/jamaophthalmol.2022.1640