Pokud by měla současná společnost vybrat nejděsivější část trestu za Prométheův oheň, nepochybně by někteří lidé s osobní zkušeností mezi favority zařadili lymeskou boreliózu. Předstihla by u nich takové pojmy jako anthrax nebo dýmějový mor. Důvod je nasnadě. Přestože mor v minulosti zabíjel ve velkém, dnes nás výrazněji netrápí. Zato případů boreliózy přibývá a přibývat bude, protože s oteplováním planety se rozrůstá oblast co do výšky nadmořské a šířky severní zeměpisné, kde před ní nejsme v bezpečí. Navíc zdolá-li někdo zhoubnou morovou chorobu a vyvázne se zdravou kůží, ví, že je konec a nic mu nebrání přejít k běžnému životu. Naopak u lymeské boreliózy se lékaři setkávají se skupinou pacientů, u kterých po překonání akutní fáze přetrvávají zdravotní potíže dlouhodobě, i když by podle současných představ neměly. Mezera v chápání tohoto jevu z něj činí kontroverzní téma a dává prostor k vlastní interpretaci na základě intuice.
Lymeská borelióza pravděpodobně provází člověka od dávnověku. Nicméně dlouho unikala odhalení. První doložený popis kožního symptomu zapsal německý lékař Alfred Buchwald před 138 lety. Právoplatné uznání spolu s jménem po městě Old Lyme v Connecticutu, kde se objevovala u dětí záhadná choroba, získala teprve v roce 1975. Původce následně identifikoval roku 1981 Willy Burgdorfer, na jehož počest se bakterii začalo říkat Borrelia burgdorferi.
Patogenní spirochety Borrelia burgdorferi v mikroskopu vypadají neškodně. Zvlněný tvar dlouhé a tenké bakteriální buňky připomíná spirálové konfety s 4-15 zákruty. Jenže tenhle “výbušný” materiál nečeká, až bude odpálen na oslavě. Číhá ve střevech hmyzího přenašeče na příležitost přeskočit do zvířecího článku v životním cyklu bakterie. Člověk v téhle rovnici vystupuje za bezůčelnou nezamýšlenou vedlejší oběť. Jakmile přisátý parazit ochutná krev, borelie to poznají podle změny prostředí v trávicí soustavě. Reagují neprodlenou přípravou na invazi zahrnující intenzivní množení a oslabení přilnavosti k střevním buňkám, což jim umožní migrovat na útočnou pozici do slinných žláz. Klíště uloupenou krev zpracovává. Odděluje z ní nepotřebnou tekutinu, již se zbavuje vracením zpět do rány. Bakteriální cestující si na tento přímý rychlík koupí lístky. K přenosu infekce dochází minimálně 24 a zpravidla 48-72 hodin po přisátí. V místě průniku do organismu se borelie dále množí, ale pak vstupují na krátko do krevního řečiště, čímž si zajistí přístup do různých tkání.
Projevy choroby propukne-li bývají rozmanité. Nejpozději do měsíce od přisátí, ale ne pokaždé, se objeví flek na kůži někdy doprovázený chřipkovými symptomy. Pokračuje-li vývoj nemoci dále, tak se po několika měsících lokální záležitost přehoupne do druhé fáze, když rozeseté spirochety zakotví v různých orgánech. Příhodné útočiště nalézají například v centrální nervové soustavě, která nadšení z nezvaných nájemníků projevuje bohatou paletou neurologických symptomů. Od bolesti hlavy, zvracení, závratí, po pohybové problémy či obrnu lícního nervu. U napadení svalově-kosterního systému bývá velmi časté bolestivé zánětlivé postižení kloubů, svalů a šlach. Poškozeny mohou být i kůže, oči a vzácněji srdce. V posledním třetím stádiu narušené zdraví nelze zcela zvrátit léčbou.
Post-boreliový syndrom
S boreliemi, jako s jakýmkoliv jiným bakteriálním původcem, zatočí správné druhy antibiotik. Doba po kterou se doporučují užívat, zejména v pokročilejších fázích, je o něco delší než u většiny ostatních nekomplikovaných infekcí. Přesto se zdraví majority nemocných v prvním a druhém stádiu po absolvování léčby vrátí do původního stavu. Malý podíl pacientů však životní kapitolu dobráním poslední tablety antibiotika neuzavře. Ve statistikách figuruje skupina 10 až 20 % nešťastníků, kteří po adekvátní terapii, a z pohledu medicíny úspěšném vyléčení, nadále trpí zdravotními potížemi přetrvávajícími měsíce až roky.
Prazvláštní patová situace nese název post-boreliový syndrom, v literatuře označovaný jako post-treatment Lyme disease syndrom (PTLDS). Postižení hlásí typický soubor příznaků. Především jde o únavu, nespavost, problém se soustředěním, depresi a bolesti kloubů a svalů. Tyto příznaky se pohybují od mírných po velmi těžké. Každopádně se jedná o výčet subjektivní bez konzistentní opory v objektivních nálezech. Mimoto vyjmenované symptomy sužují i zdravou populaci, což některé vede k domněnce, že tajemnou nemoc stvořilo vypichování šumu. Nicméně v novější práci k tématu frekvence výskytu autoři nalezli nějaký symptom spojovaný s diagnózou PTLDS u 63 % (oproti obecně přijímaných 10-20 % dle CDC) léčených pacientů, což bylo o 36 % více než v kontrolní zdravé skupině. Nejběžnější příznak PTLDS zvýšená únava pak byla u pacientů 5,5 krát pravděpodobnější, než v kontrolní skupině. Jiní odborníci hodnotili rozdíl v míře závažnosti symptomů a vyšlo jim, že kvantitativní projevy postižených PTLDS výrazně vystupovaly nad obtíže běžné populace. A co víc. Zjištěná kvalita života poklesla natolik, že byla srovnatelná s pacienty s diagnózou městnavé srdeční selhání.
Medicína tak stoji před nesouladem fyzického pozorování proti subjektivním pocitům pacienta a neví pořádně, co s tím. Protože není k dispozici neprůstřelná odpověď, volba názoru na záležitost určuje přesvědčení zapadající lépe do představ jednotlivce. Zformovaly se dva přístupy. Zastánci na jednom konci spektra připouští, že post boreliový syndrom zatím nejasným způsobem přímo souvisí s infekcí boreliemi. Tábor od protějšího pólu zastává názor, že je to laciný způsob, jak preexistující nemoc psychickou svést na nemoc tělesnou. Pro pacienta musí být asi nepříjemné, když nepanuje konsensus na původ obtíží a obzvláště setká-li se díky tomu s jejich zlehčováním nebo dokonce nezájmem či popíráním.
V péči o nemocné není podstatné, kdo co vyznává, protože odborníci se shodnou alespoň na jednom. Nikdo nevládne dostatečně prověřeným receptem jak onen syndrom efektně řešit. Zkoušela se podávat dlouhodobě antibiotika. Nejenže pacientům nepomohla, přišlo se na to, že čelili zvýšené úmrtnosti. V Evropě by se asi nemohly stát odstrašující případy, na něž poukazuje americké Centrum pro kontrolu a prevenci chorob (CDC). Eviduje kazuistiky, kdy byl pacientům zaveden centrální žilní katetr jen proto, aby jim lékaři přímo do krve dlouhodobě vpravaovali antibiotika. Leckdy to procházelo měsíce nebo roky, než nikam nevedoucí ládování antimikrobiálními léky ukončil septický šok přivozený trvale umístěným katetrem.
Všichni ostatní lékaři, co nedělají ze svých pacientů pokusné králíky, omezují zásah na symptomy syndromu. Proti bolesti dávají gabapentin, na nespavost sedativní antidepresiva, na depresi a sekundární úzkost antidepresiva a na extrémní únavu modafinil. Chybí ovšem studie potvrzující pozitivní vliv medikace z nouze ctnost, na kvalitu života.
Co post-boreliový syndrom způsobuje?
Pokud připustíme souvislost post-boreliového syndromu s infekcí, pak je potřeba rozumně vysvětlit mechanismus jeho vzniku. Nabízí se několik možností. Neurčité nařčení ve stylu senzibilizace nervových drah infekcí, přechází ke konkrétnějšímu svalení viny na rozhozený imunitní systém, který střílí "do vlastní nohy". Autoimunitní choroby nejsou po prodělaných infekcích nevídané. Jistě znáte lidovou moudrost radící: “Nepřecházejte streptokokovou angínu, odnese to srdce”. Infekce streptokoky může, při nedostatečné léčbě spustit autoimunitní reakci, která postihuje mimojiné srdeční chlopně. Podstata nežádoucí reakce pramení z produkce protilátek zaměňující vlastní a cizí struktury, k čemuž dochází i po úplném vymýcení patogenu z organismu. Riziko takového vývoje zvyšuje zbytečně dlouhý kontakt imunitního systému s antigenem. Lymeská borelióza získává autoimunní rysy v pozdní fázi. Popletené imunitě se připisuje artritický zánět kloubů u třetího stadia choroby. Tito pacienti tvoří pravděpodobně podskupinu osob s PTLDS. Od ostatních se poznají právě podle přítomnosti objektivních nálezů.
Nejkontroverznější vysvětlení, jež si získalo hodně pozornosti, zahrnuje pokračující infekci lymeské boreliózy i po "oficiálním vyléčení". Nadšené přijetí spekulace perzistentní infekce brzdí potíže se splněním Kochových postulátů. Zejména axiom který pro prokázání kauzální spojitosti s mikroorganismem a nemocí tvrdí, že patogen musí být izolován z nemocného jedince a vypěstován mimo něj v laboratoři v in vitro kultuře. To se za nerutinních laboratorních podmínek jakžtakž daří před léčbou antibiotiky, ale po ní obvykle nikoliv. Diskuze by byla tímto uzavřená, nebýt podezřelých okolností. Čirou náhodou, nad tím nezbývá než žasnout, jsou borelie mistři světa v přežívání v napadeném organismu "i kdyby trakaře padaly". Disponují různými strategiemi, jak se vyhnout konfrontaci s imunitním systémem a pokusům vystrnadit je antibiotiky. Borelie imunitu chytře šálí změnou složení povrchových antigenů a zabraňují ji v aktivaci nespecifické reakce. Také, ač jsou mimobuněční parazité, provrtávají se do nitra, zejména imunitních buněk a buněk pojivové tkáně, kde pohodlně přežívají pod ochranou buněčné membrány, kam na ně imunitní systém nemůže. Dokonale se přizpůsobily hostitelskému organismu. Taky aby ne. Jde jim o hodně. Ztratily schopnost být samostatné. Mimo hostitele nepřežijí.
Což o to spirochety žádný z uvedených triků před antibiotiky pronikajícími buněčnou membránou nespasí. Je tu ještě jiný problém. Bakterie zahnané do defenzivy stresujícími podmínkami prostředí, umí zpomalit metabolismus na minimum a přečkat, cokoliv vyjma smrti hostitele. V in vitro experimentech zvídaví biologové získali hned několik pomalu rostoucích forem borelií odolných k antibiotikům. Odvodili agregované mikrokolonie vytvářející biofilm a také formy, jež ztratily svůj charakteristický spirální tvar. Pěkně zvlněné tělo spirochet proměnili na architektonicky méněcenné cystické formy a buňky kulatého tvaru. Tyto stacionární varianty byly zachyceny v histologických preparátech mozkové tkáně lidí s diagnostikovanou lymeskou boreliózou, stejně tak jako v modelových zvířatech - myších, psech a primátech, mnohdy navzdory předchozímu podávání antibiotik. Dokonce, a to je působivé, se podařilo stacionární formy přenést pomocí klíštěte z nakažených antibiotiky přeléčených myší, do jiných myší. Přičemž ani v jednom případě kultivace nevyšla pozitivně, ale PCR test odhalil genetický materiál patogenu. Znamená to, že nekultivovatelné verze bakterie jsou infekční a tím pádem i docela aktivní formy patogenu.
Pochopitelně předložená zjištění neodpovídají na otázku: Mají perzistentní formy vztah ke zdravotnímu stavu? Myší se nikdo nezeptá, jak se cítí. Teprve nedávno se vědci alespoň přiblížili k tomuhle nesplnitelnému úkolu. Vystavili myši stacionárním bakteriím a mikrobům v exponenciální fázi dělení. Po srovnání skupin konstatovali, že perzistentní formy vyvolávaly silnější artritický zánět, což je naprosto nový pohled. Nikdy předtím se tímto směrem neorientovala pozornost různým metabolickým stavům téže bakterie. Přijde-li čtenáři divné, aby líné linie pustošily myší tkáně intenzivněji, vězte, že k tomu existuje logické vysvětlení spočívající v přímočarém molekulárním základu. V boreliích odolných k antibiotikům byla nalezena vyšší aktivita genů pro faktory virulence zodpovídající za patogenitu, jako jsou dekorin (DbpAB), CRASP BB_A68, ErpQ, BdrEFMRVW, BB_I29, Clp proteáza.
Hledání achillovy paty stacionárních borelií
Vědcům pochopitelně podezřelé stacionární formy borelií vrtají v hlavě, a i když tvrzení přisuzující jim zdravotní význam, nestojí na stabilní půdě, přemýšlí, jak se jich zbavit. Člověka, který na tom záměru plodně pracuje, zaměstnává Univerzita Johnse Hopkinse. Ying Zhang a jeho spolupracovníci z Ústavu molekulární mikrobiologie a imunologie, přišli na mnoho důležitých poznatků. V publikaci z roku 2014 lovili v chemické knihovně se 1524 sloučeninami schválenými americkým Úřadem pro kontrolu potravin a léčiv (FDA). Probrat se takovou nepřebernou hromadou položek by zabralo starými mikrobiologickými metodami hodně času. Proto tým vyvinul rychlý postup pro antimikrobiální screening založený na označení živých a mrtvých buněk fluorescenčním barvivem vydávajícím pod UV světlem zelenou fluorescenci a barvivem svítícím červeně. Pracovníci našli 165 účinných kandidátů, jež překonávali standardně používaná antibiotika proti boreliím - doxycyklin a amoxicillin. U 27 z nich potvrdily zkoušky vysokou aktivitu proti stacionárním formám bakterií. Mezi nimi vynikal daptomycin, přesto ale stále nezneutralizoval všechny perzistentní borelie. To už neplatilo o rok později, když Zhangem vedná skupina zkusila kombinovat daptomycin s cefaperazonem a doxycyklinem. Směs tří látek spolehlivě zabíjela v kulturách i nejodolnější mikrokolonie spirochet. Na vrchol své dílo neklinického výzkumu badatelé dovedli, když v roce 2019 s koktejlem tří antibiotik (daptomycin, doxycyklin, ceftriaxon) zbavili myši infekce, která vzdorovala klasickým antibiotikům.
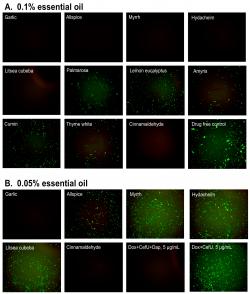
V roce 2017 Zhangova laboratoř zamířila jiným směrem a naservírovala světu další porci nových efektivních antimikrobiálních látek. Její osazenstvo prověřilo několik desítek esenciálních rostlinných olejů a mnoho z nich vykázalo silný účinek na stacionární bakterie. Nejlépe lépe než samotný daptomycin si vedl olej izolovaný z česneku, cinnamaldehyd (složka ze skořicové kůry), olej z oregána následovaný o něco méně účinnými silicemi z plodů pimentovníku pravého, zázvorové lilie (Hedychium spicatum), vavřínu kubébového a pryskiřice myrtovníku pravého. Sluší se podotknout, že aktivita v živých objektech je neznámá. Pokud by bylo nevyhnutelné dosáhnout v organismu stejně vysoké koncentrace jako v experimentu, projevily by se dozajista nepřijatelné toxické účinky.
Nadějný azlocillin
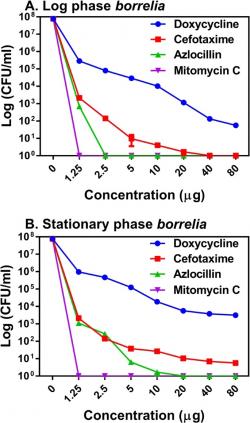
Od zveřejnění mimořádných dovedností daptomycinu uplynulo dostatek času, ale klinické hodnocení na lidech zasažených lymeskou boreliózou, zatím nikdo nechystá. Možná je to dobře. Nepatří zrovna k uživatelsky ideální volbě. Daptomycin je rezervní antibiotikum poslední obranné línie proti grampozitivním bakteriím aplikovaný výlučně nitrožilně, který dostane slovo jen u život ohrožujících infekcí rezistentních na primární antibiotika. Chtělo by to dostupnějšího náhradníka. Ten se vynořil na horizontu minulý rok a patří do skupiny penicilinových antibiotik. Tentokrát pro změnu vědci ze Stanfordské univerzity prohledali chemickou knihovnou o rozsahu 7450 sloučenin. Opět podstatnou část náplně knihovny (80 %) tvořily látky schválené Úřadem pro kontrolu potravin a léčiv (FDA). Rychlý fluorescenční test na životaschopnost ukázal hledané vlastnosti u 300 chemických struktur. K dalšímu hodnocení účinnosti v kulturách vybrali badatelé 50 sloučenin. Sítem kvůli jejich bezpečnosti a účinnosti prošla dvě antibiotika azlocillin a cefotaxim, přičemž jediný azlocillin kompletně usmrcoval množící perzistentní bakterie a ještě to dělal při nízkých koncentracích. Zkrátka azlocillin, ideálně v kombinaci s cefotaximem, je vhodná volba pro vyzkoušení v klinickém pokusu cíleného na léčbu PTLDS.
Antabus nejen pro alkoholiky
Zatímco azlocillin funguje skvěle ve zkumavce a dobře i na myších pacientech, na nemocných lidech zkoušen doposud nebyl, a není vůbec jisté, zda si povede stejně uspokojivě. Tímhle nedostatkem netrpí jiné dva léky, které mají za sebou, alespoň se to tak jeví, mnoho vyléčených pacientů. Nadějně se vyvíjí klinické nasazení Antabusu. Jeho obecné antimikrobiální účinky jsou dobře zdokumentovány a v roce 2016 na sebe upozornil při prohledávání chemické knihovny jakožto činidlo s mimořádně silným efektem na borelie. Látku obvykle užívanou závislými na alkoholu proto zkoušejí někteří lékaři podávat na potíže odstartované lymeskou boreliózou. Jistý doktor Daniel Kinderlehrer na blogu uvedl, že naordinoval Antabus už 90 lidem a je z něho extaticky nadšený. Stížnosti na chatrné zdraví mizí jako mávnutím kouzelného proutku a po skončení několikaměsíční terapie se již nevrací. Kinderlehrer se kromě in vitro experimentů inspiroval vědeckou zprávou z roku 2019 předkládající všudy všeho tři posbírané případy, kdy Antabus vyřešil relabující koinfekci lymeské neuroboreliózy a babeziózy.
To že ve Spojených státech klienti od lékařů dostávají terapii neprošlapanou dostatečnými důkazy, vychází z tamější tradiční benevolence, která je někdy (třeba v případě bezstarostného předepisování opiátů) ničivá, což ale na druhé straně dává šanci náhodné trefě do černého v jiných případech. Ovšem zásadní předpoklad pro otevření cesty k novým poznatkům tkví v tom, že na rozdíl od evropských kolegů, ti za mořem více považují post-boreliový syndrom za skutečnou nemoc hodnou pozornosti.
Kromě Antabusu mají v Americe zkušenosti s nasazením antimikrobiálního dapsonu, jež už tři čtvrtiny století slouží k léčbě malomocenství. Jsou k dispozici výsledky dvou studií pro soubor 300 pacientů s převážně pozitivní odezvou. Minulý rok byl proveden pokus zlepšit odezvu dvojnásobnou dávku dapsonu. Do retrospektivní studie lékaři zařadili 40 subjektů. Po terapii dapsonem, trvající 7 - 8 týdnů, 98 % účastníků dosáhlo úlevy, která trvala u 45 % z nich rok a déle. Autoři jimi ověřené dávkovací schéma dapsonu navrhují aplikovat v případě selhání standardní antibiotické terapie.
Závěr
Post-boreliový syndrom zůstává nadále kontroverzní, ale hromadí se čím dál více náznaků, že není vybájený. Důležité je, nevynášet rychlé intuitivní soudy z naučených představ. Nejednou se ukázalo, že nejsou vždy správné. Vzpomeňme bakterii Helicobacter pylori, která zapříčiňuje žaludeční vředy. Když lékaři Barry Marshall a Robin Warren s nařčením přišli poprvé, kolegové jim mírně řečeno nevěřili. Nechtělo se jim opustit dogma, že v žaludku naplněného kyselinou chlorovodíkovou, nemá šanci nic přežít. Nakonec padly představy o psychickém původu žaludečních vředů a v roce 2005 oba australští lékaři obdrželi ve Stockholmu Nobelovu cenu za medicínu a fyziologii.
Literatura:
DOI: 10.3390/antibiotics7040089
DOI: 10.3389 / fmed.2017.00169
https://www.lymedisease.org/disulfiram-kinderlehrer/#_edn4
https://www.lymedisease.org/disulfiram-kinderlehrer-2/
https://www.cdc.gov/mmwr/volumes/66/wr/pdfs/mm6623a3.pdf
DOI: 10.1093/cid/cit939
DO: 10.3390/antibiotics8020072
DOI: 10.3390/antibiotics9110725
DOI: 10.1038/s41598-020-59600-4
DOI: 10.1038/emi.2014.53
DOI: 10.1371/journal.pone.0117207
DOI: 10.1186 / 1742-2094-8-90
DOI: 10.1371/journal.pone.0116767
DOI: 10.3389/fmed.2020.00057
DOI: 10.1128/AAC.01050-07
Jie Feng at al. Stationary Phase Persister/Biofilm Microcolony of Borrelia burgdorferi Causes More Severe Disease in a Mouse Model of Lyme Arthritis: Implications for Understanding Persistence, Post-Treatment Lyme Disease Syndrome (PTLDS), and Treatment Failure. Discovery Medicine, March 28, 2019