Snaha liečiť chorých je možno tak stará, ako dejiny ľudskej kultúry. Starovekým liečiteľom niet čo závidieť- úroveň poznania príčin chorôb a možností liečby sa blížila nule, a spojená funkcia čarodejníka a liečiteľa bola presným odzrkadlením možností medicíny: ak nepomohol zázrak, tak už nič. História modernej medicíny, založenej na poznaní, ako funguje ľudské telo v zdraví a chorobe, na overených chirurgických postupoch a liekoch s overenou účinnosťou netrvá ani dve storočia. Predsa však, nejaké záblesky poznania možno datovať tisícročiami. Už v staroveku bolo známe veľa o stavbe ľudského tela. Iste k tomu prispela podobnosť orgánov so zvieratami a súčasne skúsenosti so zohavenými mŕtvolami z vojen, ktoré ľudský rod sprevádzajú od nepamäti. Felčiari dokázali vykonávať niektoré jednoduché operácie, ktoré mohli zraneným zachrániť život, zastavovali krvácanie, čistili rany a vykonávali amputácie končatín. Ale vedomosti o tom, ako ľudské telo funguje, sú pomerne veľmi čerstvé. Napríklad tak jednoduchú vec, ako je obeh krvi, objasnil až v roku 1628 Wiliam Harvey, dvorný lekár anglických kráľov Jakuba I. a Karola I. Znalosti o funkcii mnohých ďalších orgánov sú ešte neskoršieho dáta. Takže ešte medicína stredoveku, a aj začiatku novoveku bola založená skôr na poverách, ako vedomostiach. Neprekvapuje, že niektoré "učebnice" medicíny z toho obdobia údajne obsahovali aj návody pre lekára, kedy je neúspech liečby zrejmý a treba zmiznúť z mesta...
Neprislúcha mi špecializácia na históriu medicíny. A medicína, ako každá iná veda, sa svojimi neúspechmi príliš nechváli a chybné teórie a postupy opúšťa v tichosti. Ďalej uvedené príklady sú náhodne nájdenými svedectvami, že ani minulá, ani súdobá medicínska veda nie je neomylná a mnohé svoje liečebné postupy zavrhla. Niektoré až potom, keď už napáchali viac škody, ako osohu. Prečo tak neskoro?
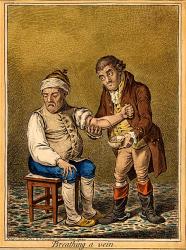
Venepunkciu, slovensky púšťanie žilou, zaviedol grécky lekár v službách starovekého Ríma, Klaudios Galénos. Je to riadené krvácanie, vypustenie niekoľkých decilitrov krvi. Táto liečebná metóda sa používala aj na liečbu najrôznejších chorôb bez logického odôvodnenia až do novoveku. Treba povedať, že sú ochorenia, pri ktorých pomáha. Ešte dnes je odôvodnená pri pomerne zriedkavom nadbytku červených krviniek. Ale asi pred tridsiatimi rokmi, pred zavedením novej skupiny liekov - vazodilatátorov, bola veľmi dobrou metódou liečby náhleho zlyhania srdca. Zjednodušene, pri zlyhaní ľavej srdcovej komory, ktorá odoberá krv z pľúcneho obehu a čerpá ju do veľkého krvného obehu, hromadí sa krv pod zvýšeným tlakom v pľúcnom obehu, tekutina z nej presakuje do pľúcnych mechúrikov, napĺňa ich a chorý sa vlastne utopí vo vlastnej telesnej tekutine. Odobratie niekoľkých decilitrov krvi zníži krvný tlak, a to aj v pľúcnom obehu a pacientovi sa môže podstatne uľaviť v priebehu desiatok minút. Túto metódu som kedysi dávno občas použil ako lekár rýchlej zdravotníckej pomoci a spomínam si na pacienta, ktorého sme našli umierajúceho na zlyhanie srdca. Po venepunkcii ešte na byte sa jeho stav natoľko zlepšil, že hoci sme ho odviezli do nemocnice, odmietol prijatie a autobusom sa vrátil domov... Za dávnych čias táto liečebná metóda zrejme prinášala podobnú úľavu nielen pri zlyhaní srdca, ale aj pri veľmi zvýšenom krvnom tlaku, kedy hrozilo zlyhanie srdca či krvácanie do mozgu a chorý mal ťažkosti s dýchaním, silné bolesti hlavy, závraty a možno ešte ďalšie ťažkosti. Nanešťastie, púšťaním žilou sa občas liečilo všetko - aj choroby, kde táto metóda nijako nepomáhala, ale zrejme ešte zhoršila stav pacienta alebo privodila jeho smrť: zranenia, vnútorné i vonkajšie krvácania, infekčné choroby...
V novšej histórii nachádzame prípad, že pôvodca pochybnej, až nehumánnej liečby bol dokonca ocenený Nobelovou cenou za medicínu. Pripomeniem, že éra psychofarmák začala až po druhej svetovej vojne. Dovtedy sa s ťažko duševne chorými nedalo robiť temer nič, len v ich izolovať v prípade, že svojím správaním ohrozovali seba alebo okolie. Istým pokrokom bola elektrokonvulzívna liečba (ľudovo elektrošokmi), ktorá je na pohľad drsná, ale prináša pozitívne výsledky. Nežiadúce účinky liečby boli u pacientov s vážnymi duševnými ochoreniami prijateľné. Za tejto situácie portugalský neurológ António Egas Moniz navrhol operáciu s cieľom prerušiť domnelé patologické nervové spojenia v mozgu - prefrontálnu leukotómiu, a to napriek tomu, že v psychiatrii mal malé skúsenosti. Bol však právom vysoko oceňovaný a navrhnutý na Nobelovú cenu za objav diagnostickej metódy - mozgovej angiografie, ktorá bola dlho, až do vynálezu počítačovej tomografie najhodnotnejšou metódou vyšetrenia mozgu. Operácie vykonal neurochirurg Pedro Almeida Lima. (Je to dosť drastický výkon, časť bielej hmoty mozgu sa naslepo rozruší cez otvor v lebke.) Výsledky u pacientov (len dvadsiatich, s rôznorodými chorobami od depresie až po psychózy) hodnotili po niekoľkých týždňoch ako uspokojivé. Na ich základe sa začala vykonávať procedura, ktorej sa časom podrobilo najmenej 100 000 pacientov. Skutočne, výsledky boli v niektorých prípadoch dobré, ale často veľmi zlé. Ťažké trvalé poškodenie mozgu utrpeli aj prominentní pacienti: sestra prezidenta John F. Kennedyho a sestra dramatika Tennessee Williamsa. Ako mohli vypadať takíto pacienti a ako sa dala zneužívať táto procedúra, ukazuje film Miloša Formana Prelet nad kukučím hniezdom. Operácia bola čoskoro ostro kritizovaná, avšak až po rokoch opustená.
Dva príklady z doby úplne nedávnej: Metla modernej civilizácie, srdcový infarkt - infarkt myokardu sa začal v dennej praxi bezpečne rozpoznávať a liečiť až po rozšírení elektrokardiografického vyšetrenia v prvej polovici minulého storočia. Lenže aká to bola liečba? Verilo sa, že pacienti sú ohrození predovšetkým zlyhaním srdca alebo mechanickou komplikáciou - pretrhnutím steny oslabenej komory srdca. Preto mali nariadený niekoľkotýždňový prísny pokoj na lôžku. Toto niekoľkotýždňové ležanie hádam malo nejaký menší význam pre vyliečenie pacientov so zlyhávaním srdca. Ale je veľmi pravdepodobné, že má na svedomí úmrtia pacientov bez komplikácii infarktu na zbytočnú komplikáciu vylihovania - pľúcnu embóliu, ktorá je bez dnešnej preventívnej liečby častou príčinou smrti pacientov, ktorí sú z akéhokoľvek dôvodu dlhodobo upútaní na lôžko. Až v druhej polovici 20. storočia zavedenie koronárnych jednotiek umožnilo lepšie porozumenie tejto chorobe, postupné rozpoznanie kľúčových komplikácii a ich liečenie. Úmrtnosť pacientov tak klesla približne o polovicu. Len pred približne 30 rokmi sa zaviedla liečba, zacielená na samotnú príčinu infarktu - trombózu koronárnej tepny.Táto zmena liečebného postupu viedla k ďalšiemu poklesu úmrtnosti, podľa optimistických údajov opäť viac, ako o polovicu (otázkou však je, nakoľko túto štatistiku vylepšuje zachytávanie pacientov s ľahkým infarktom a priaznivým priebehom ochorenia, ktorí predtým nemali stanovenú diagnózu infarktu). Ale trvalo ešte roky, než pacienti bez komplikácii začali odchádzať domov po niekoľkých dňoch pobytu v nemocnici, pričom povinný pokoj na lôžku sa síce zo smerníc celkom nevytratil, no v praxi sa už ani nedodržuje.

(Na rozdiel od predchádzajúcich príkladov, úmrtiami na pľúcnu embóliu v dôsledku imobilizácie špeciálne pri infarkte myokardu sa zrejme nikto zvlášť nezaoberal. Na zrejmý problém ma kedysi upozornil už zosnulý starší kolega, ktorý dlhé roky takto liečil pacientov. Predkladám tu teda vlastný názor, ale podopretý všeobecne uznanými faktami o pľúcnej embólii ako príčine úmrtí dlhodobo ležiacich pacientov.)

Pacienti s akútnym infarktom myokardu sú azda najviac ohrození primárnou komorovou fibriláciou. Táto smrteľná porucha srdcového rytmu podľa odhadu postihuje až jednu tretinu pacientov s infarktom skôr, než sa k nim dostane pomoc. Je príčinou zastavenia krvného obehu a usmrcuje do niekoľkých minút. Pre týchto pacientov poskytol druhú šancu zavedením kardiopulmonálnej resuscitácie americký profesor s českými predkami Peter Safar (Šafář?), neskôr neúspešne nominovaný na Nobelovu cenu za medicínu. Pozostávala z uvoľnenia dýchacích ciest, umelého dýchania z úst do úst a vonkajšej masáže srdca, vykonávanej stláčaním hrudníka zvonka. Pre obete zastavenia srdca, ktoré tvoria väčšinu resuscitovaných starších dospelých, je najdôležitejšia neprerušovaná vonkajšia masáž srdca, pretože na istú dobu zaistí aspoň čiastočný obeh krvi, ktorý dokáže udržať pri živote mozgové bunky. Smernice pre resuscitáciu sa časom rozrástli a skomplikovali do takej miery, že ani dobre školení záchranári neboli schopní dodržať jej postup, najmä časové limity. Pritom už pred 20 rokmi si mnohí všimli, že pre mnohé obete zastavenia srdca je dostačujúca len masáž srdca a bolo jasné, že laici sa o resuscitáciu neradi pokúšajú aj z pochopiteľnej nechuti k dýchaniu z úst do úst. Neodpustím si poznámku, že ešte dávnejšie si všimli zdravotné sestry na jednotke intenzívnej starostlivosti, kde som pracoval ako začínajúci lekár, že pri pozorovanom zastavení srdca niekedy stačí okamžitá vonkajšia masáž srdca k úspechu resuscitácie. (Rozdelenie práce bolo také, že jedna začala okamžite resuscitovať, druhá zháňala lekára a pomôcky - a kým prišla s AMBU vakom na dýchanie, pacientovi sa už nezriedka rozbehlo srdce a dýchal). Trvalo však dlhé roky (a zrejme stálo mnoho životov), než sa z odporúčaných postupov vypustili zbytočné kroky a laická verejnosť dostala jasnú a jednoduchú správu: Začni aspoň s vonkajšou masážou srdca, tým nič nepokazíš a možno zachrániš život! V tkanivách a krvi sa totiž nachádza určité množstvo kyslíka, ktoré nejaký čas stačí na udržanie mozgových buniek pri živote aj bez dýchania. Samozrejme, kompletná resuscitácia s umelým dýchaním je účinnejšia (a u ľudí, ktorý prestali dýchať z iného dôvodu, ako zastavenie srdca, nevyhnutná), spravidla ju však zvládne len dobre vyškolený záchranár. Aj tu sa dostala na prvé miesto masáž srdca, umelé dýchanie je až ďalším krokom a vynechali sa niektoré úkony, kvôli ktorým sa prerušovala masáž srdca. (Súčasne sa zjednodušili aj pravidlá rozšírenej resuscitácie, napríklad sa vypustilo zbytočné podávanie niektorých liekov, ale to už zaujíma len špecialistov).
Určite by som mohol spomenúť ešte ďalšie liečebné postupy, ktoré sa roky používali napriek tomu, že neprinášali pacientom nijaký prospech (napríklad, koľko miliónov ľudí sa obmedzovalo v konzumácii cholesterolu po desiatky rokov, pokiaľ sa nedokázalo a oficiálne nepriznalo, že pre prevenciu aterosklerózy to má len malý význam?). Ale chcel som hlavne zamyslieť sa, prečo sa používali tak dlho.
V prípade venepunkcie išlo o používanie správnej liečby na nesprávne choroby. Možno sa len dohadovať, či takto postupovali všetci lekári a či sa mnohí nedovtípili, že u niektorých pacientov púšťanie žilou nie je to pravé. V každom prípade, dogma pretrvala stáročia. Opäť možno len špekulovať, či vtedajšie autority trpeli nedostatkom správneho úsudku alebo nedokázali priznať, že sa (aspoň čiastočne) mýlia. Alebo mali strach zo straty postavenia či útokov kolegov. Objaviteľa krvného obehu W. Harveya som v úvode článku nespomenul náhodou. On tiež porušil dogmu, ale mohol si to ako osobný lekár anglických kráľov dovoliť.
Sestričky z JISky okresnej nemocnice síce intuitívne našli (pre špeciálne prípady monitorovaného zastavenia srdca) optimálnejší postup, než vtedy platné smernice, ale aj keby svoje poznatky správne sformulovali a publikovali, asi by boli vedeckými autoritami ignorované alebo priamo znemožnené. Dogmy bohužiaľ platia aj v dnešnej medicíne a asi je to tak, že len niekoľko autorít má nepísané právo meniť ich. A keďže zavedenie novej dogmy znamená aj uznať, že dosiaľ roky tvrdili niečo nesprávne, ide to - pochopiteľne - ťažko (Dr. Kern, Dr. Ewy, Dr. Nagao a ďalší, ktorým trvalo roky, kým výsledky ich práce boli uznané a premietnuté do zmeny smerníc pre resuscitáciu, by určite vedeli o tomto rozprávať).

Liečba pacientov s infarktom myokardu dlhodobým ležaním na posteli je trochu iný prípad. Liečebný postup sa zjavne zaviedol na základe nesprávnych teoretických úvah, pričom sa aj zriedkavým mechanickým komplikáciam infarktu pripísal kľúčový význam. K presvedčeniu o jeho správnosti zrejme prispelo pozorovanie, že fyzická námaha u najťažších pacientov prispievala k vzniku potenciálne smrtiaceho zlyhania srdca a fakt, že výskyt vážnych komplikácii je najvyšší v prvých dňoch po infarkte a časom ďalej klesá. Toto však málo mení na tom, že sa zaviedol a dlho udržoval liečebný režim bez toho, aby boli dôkazy o jeho prospešnosti, len na základe úvah, ktoré síce boli logické, ale nesprávne. Hoci bolo zrejmé,že pacienti s ľahkým infarktom väčšinou pokojový režim nedodržiavali, a to bez akýchkoľvek následkov, zmena postupu trvala dlhé roky. Antitrombotická liečba v tejto dobe už našťastie chránila pacientov pred zbytočnými úmrtiami na pľúcnu embóliu - následkom núteného ležania. Takýmto omylom sa dnes predchádza zavádzaním nových liečebných postupov až na základe starostlivého overenia ich prospešnosti.

Autorita známeho neurológa Moniza zrejme viedla k tomu, že ho lekárska verejnosť nezadupala pod čiernu zem pre neetický liečebný postup podobne, ako jeho predchodcov, ktorí sa o podobné operácie pokúšali (asi k tomu prispela nulová operačná úmrtnosť - napodiv, mozog znesie kadečo, aj oveľa devastujúcejšie poranenia, a Moniz angažoval skúseného neurochirurga). Okrem toho je tu ďalší faktor, ktorý pôsobí aj dnes: bezmocnosť. Lekári sa skutočne museli bezmocne pozerať na ťažko psychicky chorých, skutočne šialencov v pôvodnom zmysle slova, ktorých museli pútať, zatvárať do sieťových postelí, ktorí v dôsledku svojej choroby veľmi trpeli, nejedli, nepili a umierali. Lebo duševne chorý človek skutočne trpí, je prenasledovaný a trýznený svojimi morami, predstavami a pocitmi viny deň aj noc. Býva tu silný pocit povinnosti "aspoň niečo urobiť" - a to niečo občas býva horšie, ako nič. Napríklad zbytočné operácie u duševne chorých pacientov. Ale ani operácie dnešných pacientov, už pomaly umierajúcich na nevyliečiteľný nádor nie sú neobvyklé - a nerobia sa len na naliehanie chorých. Prečo sa však leukotómia robila aj v dobe, keď už boli k dispozícii dostatočne účinné psychofarmaká?
Týmto článkom nechcem poprieť výdobytky medicíny. Sú skutočne nepopierateľné. Venepunkciu dnes potrebujeme skutočne zriedkavo, nahradili ju bezbolestné, bezpečnejšie a spoľahlivejšie spôsoby liečby. S ťažkými duševnými ochoreniami sa medicína dosiaľ nevyporiadala, ale ani takíto pacienti nebývajú trvalo vylúčení zo spoločnosti (v Monizovej dobe bolo v ústavoch v USA zatvorených okolo 600 000 duševne chorých!). Kardiopulmonálna resuscitácia je síce napriek všetkým pokrokom trvalo úspešná (t.j. s prepustením pacienta z nemocnice) len v niekoľkých percentách prípadov, ale spolu to znamená obrovské množstvo zachránených životov. A úmrtnosť na infarkt myokardu poklesla za necelých 100 rokov možno aj štvornásobne. Napriek všetkému, je škoda životov, ktoré nemuseli byť stratené, keby...
Ako môže pacient spoznať, že je podrobovaný vyšetreniu alebo liečbe, ktorá mu nemusí priniesť nijaký prospech, prípadne ho môže ohroziť? Jedným slovom, ťažko. Teraz napríklad prebieha odborná diskusia o tom, ako znížiť počet zbytočne vykonaných invazívnych vyšetrení, koronárnych angiografii u pacientov s ischemickou chorobou srdca (hlavne v USA a ako vždy, ide /aj/ o zbytočne vyhodené peniaze). Odporúčanie pre pacientov, ktoré sa rysuje ako výsledok tejto diskusie znie: pýtajte sa. Zrejme ho možno zovšeobecniť. Treba sa pýtať, prečo je vyšetrenie či liečba odporúčaná, aké má obvyklé výsledky, aké má alternatívy, čo sa stane, keď sa podarí, a hlavne čo, ak sa nepodarí, čo sa stane, ak sa uskutoční a čo, ak nie (niekedy je predpokladaný osud pacienta veľmi podobný, ale "niečo sme robili" - viď vyššie). Je navrhovaná liečba obvyklá, alebo s ňou dané pracovisko nemá veľké skúsenosti (a potom, zistite, ktoré má - kto chce fungovať ako pokusný králik?). Bohužiaľ, dobrí lekári (asi nielen na Slovensku) sú príliš zaťažení a príliš málo platení na to, aby niečo obšírne vysvetľovali pacientovi (a potom prípadne jeho príbuzným). S tým sa treba vysporiadať, sú platení za svoju prácu a nie za zdravotnícku osvetu. Radšej získajte čo najviac informácii vopred, aby ste sa nepýtali na základné veci a ostal čas na dôležité podrobnosti. Nechcite vedieť, aký je obvyklý prospech z liečby, pýtajte sa, čo z nej získa konkrétny človek s jeho životnými preferenciami a prípadne pridruženými chorobami. Internet je tu pre vás, ale nie všetky informácie musia byť aktuálne a správne. Angličtina je výhodou, len ak rozumiete odborným výrazom (to býva problém a automatické prekladače si s ním neporadia). Ale veľa nájdete aj na českých a slovenských stránkach. Niektoré odborné informácie, podávané priamo poskytovateľmi zdravotnej starostlivosti však môžu ukrývať komerčné motivácie a účelovo zamlčovať či zdôrazňovať informácie. Zverejnené bývajú aj názory pacientov - tie môžu byť rôzne podľa individuálnej skúsenosti a aj zavádzajúce, ale poskytnú podnety na otázky, ktoré treba mať zodpovedané. Takže - veľa šťastia.
Diskuze: